Hace años que mi equipo médico me sugirió pasar a la bomba de insulina. Sin embargo siempre he sido reacia a la idea de llevar un todo el día conectado a mí.
Sin embargo desde hace un par de años mi control deja mucho que desear. Mi hemoglobina subió a 9%, tengo hipoglucemia e hiperglucemias frecuentes, de 33 a 500 mg/dl en el mismo día. El mes pasado tuve tres hipoglucemias de 40 mg/dl y una de 30 mg/dl en el mismo día y sin síntomas… Vamos, una bomba de relojería.
Así que mejorar mi control y calidad de vida han pasado a ser la prioridad, si la bomba infusora de insulina es la solución, bien venida sea.
Así que hace un par de meses programamos la implantación de la bomba de insulina para mayo, en un plan exprés de tres semanas. A continuación os cuento en qué está consistiendo el entrenamiento:
Primera semana: entrenamiento
Calcular raciones de carbohidratos
Aprender a calcular las raciones de carbohidratos de cada comida es esencial para saber cuánta insulina rápida necesitamos. Con mi tratamiento con inyecciones múltiples de insulina (basal con Lantus y bolos con Humalog) también necesito contar los hidratos de carbono, sin embargo he aprendido un nuevo método que sea adapta mucho mejor a mi estilo de vida.
Yo estoy acostumbrada a pesar los alimentos mientras cocino, como quizás hayáis podido ver en otras entradas del blog. Una de las mayores desventajas de este sistema es que cuando como algo que no he cocinado, no tengo la menor idea de cuántas raciones de hidratos de carbono estoy comiendo. Para mi medir a ojo era muy difícil calcular los hidratos de carbono de una comida, y aunque siempre hay un margen de error, el ojo entrenado puede llegar a ser bastante preciso.
Así que los primeros días los dedicamos a medir hidratos de carbono a ojo, utilizando referencias como medio plato, un plato, un cazo, medio cazo etc. Algunos alimentos hay que pesarlos, y siempre hay que mirar las etiquetas; pero cuando esto no es posible un ojo bien entrenado nos puede librar de una hipo o hiperglucemia.
Perfiles, perfiles y más perfiles
La bomba de insulina facilita el control de la diabetes, y el equipo del Hospital de Día de Virgen del Rocío está formado por excelente profesionales, pero una tiene que poner de su parte (y mucho). Crear perfiles exhaustivos ha sido mi principal tarea. Calcular carbohidratos, bolos, pincharme el dedo y anotarlo todo todo ha sido la clave de la primera semana. Así proporciono los datos necesarios para que el equipo sanitario pueda valorar cómo me manejo y obtener los datos para configurar la bomba de insulina (basal, resistencia a la insulina y si esta varía a lo largo del día, ratio insulina / carbohidratos).
La plantilla para apuntar los perfiles que me han proporcionado es excelente, y muy similar a la que genera la app mySugr, diseñada por y para personas con diabetes tipo 1 y de la que os hablaré en otro post (después de haber probado bastantes soy absolutamente fan de mySugr).
Manejo de la bomba de insulina
Aprender a manejar la bomba de insulina no es en absoluto tan complicado como parece, pero hay que estudiar y ponerse las pilas (literalmente). Tres tipos de bolus (normal, dual y cuadrado), el modo Wizard, basares temporales… al principio es abrumador, pero poco a poco, pasito a pasito, se puede.
Pasar de un tratamiento con múltiples inyecciones de insulina a la bomba infusora de insulina no es exactamente empezar de cero, aunque hay que introducir bastantes cambios, se minimizan algunos problemas pero se crean nuevas alertas. Ha sido una semana de cambio y de mucho estudiar. ;)
El viernes de la primera semana preparamos la bomba, aunque sin insulina, y me coloqué una cánula. Durante el fin de semana llevé la bomba conectada (aunque no funcionando) para irme acostumbrando y perderle el miedo.
Y por fin ya el domingo al medio día reduje la insulina lenta un 25% y me salté las 6 unidades de lenta de la noche, para llegar el lunes sin lenta (o con muy poquita) y conectarme, ahora con insulina, la bomba.
Segunda semana: la hora de la verdad
El lunes me desperté en ayunas, con 140 (nada mal para no tener insulina). Claro que para cuando llegué al hospital ya estaba casi en 300.
Preparamos la bomba (quedo pendiente de grabar un cambio de cánula en una entrada), y me fui a desayunar. Desayuno y bolo corrector, aun así seguía bastante alta después del desayuno. Yo no estaba especialmente preocupada, porque me cuesta bajar las hiperglucemias de después del desayuno, y si me suplemento demasiado acabo en hipoglucemia. Podía notar algo más de tensión en mi educadora, que necesitaba que mi glucemia bajase aunque fuese un poquito como prueba de que la bomba de insulina estaba funcionando correctamente. Al final así fue, con la hipoglucemia que ya había previsto de regalo, aunque sorprendentemente leve.
Durante la primera semana de bomba de insulina esta no ha tenido activada ninguna función especial. Con sólo una basal de 0,8 (esto es, 0,8 unidades de insulina a la hora, durante todo el día). Me he estado manejando con bolos normales e insulinas basales temporales. Y bueno, perfiles y más perfiles que proporcionen datos para calcular resistencia a la insulina, ratio insulina / carbohidratos y si necesito modificar la basal a lo largo del día.
Así que este segunda semana es para irme acostumbrando, seguir recogiendo datos, y experimentar (con moderación), anotar dudas y cometer tantos errores como sea posible ahora que cuento con el apoyo de un equipo sanitario excepcional. Pero la verdad es que me han surgido pocas preguntas, y no he cometido apenas errores… al contrario, la formación de la semana previa me ha ayudado a medir mejor los hidratos de carbono.
La verdad es que todo ha ido bastante bien. Lo peor, la inseguridad a la hora de cambiar la cánula y el miedo a un cuatro de cetoacidosis… Por eso durante la segunda semana he visitado regularmente al equipo médico, realizado los cambios de cánula con ellas, y repasando todo lo aprendido… en un tiempo record.
Tercera semana: independencia
Ayer comenzó la tercera y última semana de este programa exprés de implantación de bomba de insulina. Volví a realizar un cambio de cánula, ya el tercero y comienzo a ganar soltura.
El equipo me ha ayudado a configurar la función Wizard de la bomba, que me sugiere cuánta insulina necesito en base a los datos que hemos estado recogiendo durante las últimas semanas y que hemos introducido en la bomba. No estoy 100% convencida de que los valores introducidos en el Wizard sean los adecuados, pero aun estamos en un periodo de ensayo error.
Ya he utilizado un par de bolos duales en comidas con un alto contenido en grasas… ¡y es genial! Aún tengo mucho que aprender. Tengo que volver a mi estilo de vida frenético. Tengo que retomar el ejercicio físico progresivamente y con mucha precaución.
Ya os iré contando. Por ahora la valoración de mi tratamiento con bomba infusora de insulina es 100% positivo.
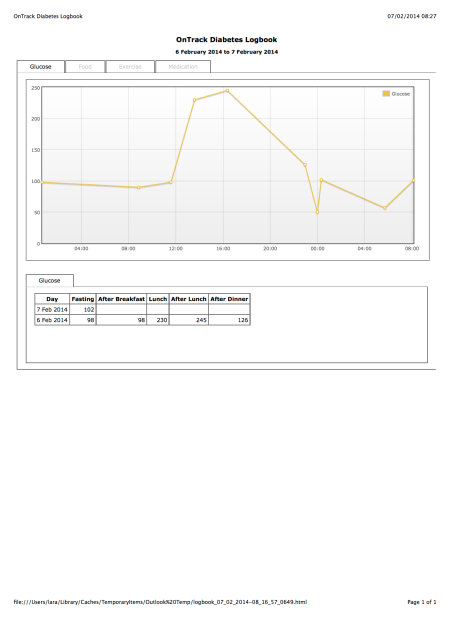
 Obviamente algo ha ido requetemal. Lo primero que hago es, como sugiere la bomba de insulina, revisar el equipo. Esa misma mañana me sonó la alarma de reservorio bajo (de ahí el circulo que aparece a la izquierda de la fecha), pero aun con reservorio bajo tengo insulina suficiente para casi dos días. Miro el cable, ¿y que me encuentro? ¡Burbujitas!
Obviamente algo ha ido requetemal. Lo primero que hago es, como sugiere la bomba de insulina, revisar el equipo. Esa misma mañana me sonó la alarma de reservorio bajo (de ahí el circulo que aparece a la izquierda de la fecha), pero aun con reservorio bajo tengo insulina suficiente para casi dos días. Miro el cable, ¿y que me encuentro? ¡Burbujitas!


 Escrito por Lara
Escrito por Lara